Советы по уходу за пациентами с болезнью Паркинсона
Уход за человеком с болезнью Паркинсона представляет собой многогранную задачу. При этом важно учитывать как физическое, так и эмоциональное состояние пациента, особенности окружающей среды и соблюдать режим лечения. Все это поможет облегчить симптоматику, снизить риск осложнений и создать более комфортные условия для жизни и выздоровления.
Эта статья призвана помочь вам выстроить комплексный подход к уходу, предоставляя практические рекомендации, советы и полезные идеи, которые можно применять в домашних условиях.

Понимание болезни Паркинсона: симптомы, стадии, и влияние на качество жизни
Болезнь Паркинсона влияет не только на физическое состояние пациента, но и на эмоциональную и социальную стороны жизни. Понимание характера и особенностей болезни помогает адаптировать условия ухода и грамотно реагировать на изменения в состоянии пациента.
Симптомы и влияние на повседневную жизнь
- Тремор: На начальных стадиях тремор может быть почти незаметным и проявляться при эмоциональном стрессе или в состоянии покоя. Со временем он становится более выраженным и затрудняет такие действия, как письмо, использование столовых приборов и одевание.
- Брадикардия (замедленность движений): Она влияет на выполнение самых простых задач. Например, пациенту становится трудно вставать со стула, и на это уходит много времени. Кроме того, движения могут становиться прерывистыми, что нарушает привычный ритм жизни.
- Скованность мышц и ограничение подвижности: Скованность не только вызывает болезненность, но и препятствует нормальной активности, включая утреннюю зарядку и физические упражнения. Упрощение движения и физическая поддержка становятся важными элементами ухода.
Стадии прогрессирования и адаптация ухода
Для каждой стадии болезни нужно скорректировать меры поддержки и заботы:
- Стадия 1-2: Пациент сохраняет самостоятельность, но нуждается в поддержке и организации среды. Это время, чтобы внедрить профилактические меры и создать безопасное пространство.
- Стадия 3: Здесь необходимо предусмотреть помощь в выполнении основных задач, таких как прием пищи и перемещение по дому. Пациенту становится трудно сохранять равновесие, поэтому важны удобная мебель и адаптированные средства передвижения.
- Стадия 4-5: В это время пациент становится почти полностью зависимым от помощи других, поэтому следует тщательно следить за состоянием кожи (избегать пролежней), гигиеной, а также поддерживать регулярную активность, которая способствует мышечному тонусу.

Организация безопасного и удобного пространства для жизни
Создание удобной и функциональной домашней среды способствует повышению уровня самостоятельности пациента и снижению стресса.
Превентивные меры для профилактики падений
- Поручни и ручки: Установите поручни на всех потенциально опасных участках, включая лестницы, коридоры, ванную и у кровати. Поручни помогают поддерживать баланс и обеспечивают дополнительную опору.
- Противоскользящие коврики и покрытия: Обязательно используйте коврики с нескользящей основой, особенно в ванной комнате, где риск падения высок из-за влажной поверхности. Коврики также должны быть на кухне и в других зонах с повышенной влажностью.
- Освещение: Обеспечьте достаточное освещение, особенно в местах, где пациент перемещается ночью, например, на пути от спальни к ванной. Ночные светильники с датчиками движения — идеальный выбор, поскольку они включаются автоматически.
Адаптация мебели и предметов быта
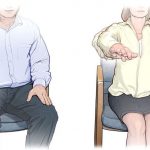
- Сидячие места: Кресла и стулья с подлокотниками помогут пациенту самостоятельно вставать. Оптимальная высота сиденья должна позволять ступням полностью стоять на полу, при этом колени остаются под углом 90 градусов.
- Эргономичная посуда: Столовые приборы с утолщёнными ручками, лёгкие тарелки и чашки с удобными ручками позволят пациенту безопасно питаться. Это также снижает утомляемость рук и уменьшает риск разливов.
- Лёгкий доступ к личным вещам: Необходимые предметы (телефон, очки, книги) лучше держать на доступной высоте и поблизости, чтобы пациент не испытывал неудобств при попытках дотянуться до них.
Контроль режима медикаментозного лечения
Проблемы с памятью и когнитивные нарушения — частые спутники болезни Паркинсона, поэтому важно использовать методики, которые помогут пациенту или его опекуну не забывать о приеме лекарств.
Как правильно организовать прием препаратов
- Специальные контейнеры: Таблетницы с ячейками на каждый день недели и временем приема облегчат организацию лекарств, снижая риск пропуска или повторного приема.
- Напоминания и приложения: Используйте приложения, которые посылают напоминания о времени приема препарата, особенно если количество и частота приема лекарств высоки. Приложения могут отправлять напоминания и на телефон опекуна.
- Контроль за совместимостью препаратов: Дефицит дофамина корректируется при помощи медикаментов, но неправильное совмещение их с пищей может ослабить эффект. Врач должен дать рекомендации о времени и продуктах, которых лучше избегать сразу после приема препарата.
Ведение дневника симптомов
Дневник помогает отслеживать динамику состояния пациента, включая частоту и степень выраженности симптомов. Ведите записи о симптомах, таких как тремор, скованность, падения или изменения когнитивных функций, чтобы наблюдать за прогрессом лечения и при необходимости корректировать терапию.

Диетические рекомендации для пациентов с болезнью Паркинсона
Рациональное питание улучшает качество жизни пациента, а также помогает организму бороться с болезнью и побочными эффектами лекарств.
Основные принципы здорового питания
- Сбалансированность: Рацион пациента должен включать белки, углеводы, жиры, витамины и минералы, чтобы поддерживать энергичность и мышечную массу.
- Клетчатка: Избегание запоров, которые часто возникают у пациентов с Паркинсоном, возможно с включением в рацион богатых клетчаткой продуктов (овощи, цельные зерна).
- Дробное питание: Питание небольшими порциями снижает нагрузку на пищеварительную систему и помогает усваивать необходимые вещества.
Легкие для пережевывания и глотания продукты
- Измельчённые и мягкие блюда: Например, пюре, супы-кремы и йогурты — удобный и безопасный выбор, особенно при нарушениях глотания. Рекомендуется избегать сухой пищи (например, сухарей), которая может вызвать затруднение при глотании.
- Питьевой режим: У многих пациентов снижен уровень жажды, что может привести к обезвоживанию. Обеспечьте доступ к воде и стимулируйте пить её в течение дня.
Физические упражнения и активность
Ежедневная физическая активность, особенно при ранней стадии болезни Паркинсона, замедляет прогресс заболевания и способствует сохранению мышечного тонуса.
Простейшие упражнения для поддержания подвижности
- Растяжка мышц: Простые упражнения на растяжку помогают предотвратить скованность и улучшить гибкость, особенно в области плеч и бедер.
- Легкая ходьба и прогулки: Даже короткие прогулки по дому или во дворе стимулируют кровообращение и способствуют поддержанию настроения.
Занятия с физиотерапевтом
Физиотерапевт может разработать индивидуальный комплекс упражнений, безопасных для выполнения, и научить правильным техникам ходьбы, чтобы улучшить баланс и снизить риск падений.
Поддержка психоэмоционального состояния
Эмоциональная поддержка также важна, как и физический уход. Пациенты с Паркинсоном подвержены депрессии и тревожным расстройствам.
Эмоциональная поддержка от опекуна и близких
- Слушайте и поддерживайте: Пациенту важно ощущать внимание и участие близких в его жизни. Внимательное отношение к его переживаниям помогает снизить стресс и ощущение изоляции.
- Группы поддержки: Общение с другими людьми, имеющими сходные проблемы, помогает осознать, что он не одинок в своей борьбе.
Стимулирование когнитивной активности
- Интеллектуальные игры: Настольные игры, головоломки, а также чтение книг помогут сохранить активность мозга и поддерживать когнитивные способности.
- Творчество: Рисование, рукоделие, пение — это прекрасные варианты занятий, способные увлечь и поднять настроение.

Применение современных технологий и вспомогательных устройств
Технологические новшества могут сделать уход более удобным и эффективным.
Использование вспомогательных устройств
- Инвалидные кресла и ходунки: Приспособления с регулировкой под рост пациента и возможностью самостоятельного передвижения — важная часть обеспечения безопасности на поздних стадиях.
- Сигнализация и тревожные кнопки: Эти устройства полезны в случаях, когда пациент может случайно упасть или почувствовать себя плохо.
Приложения для ухода
- Дневники симптомов: Они позволяют вести записи о состоянии пациента, наблюдать за динамикой и корректировать лечение.
- Видеоконсультации с врачом: Удобный способ получать консультации, находясь дома.
Эти рекомендации помогут организовать качественный уход за пациентом с болезнью Паркинсона, поддерживая его здоровье и повышая качество жизни.
Наша цель — уменьшить симптомы и улучшить качество жизни пациентов с помощью нашего лечения. Для получения дополнительной информации о наших процедурах, посетите наш сайт neuroimplantclinic.com, позвоните нам по номеру +34 656 500 167 или напишите на почту info@weracu.org.
Neuro Implant Clinic предлагает:
Новые современные методы лечения Паркинсона.
Лечение Паркинсона методом акупунктуры уха.
Объединяем древние знания акупунктуры с современной технологией имплантирования.